Le prolapsus : types, grades, symptômes et prise en charge
Le prolapsus désigne la descente d'un organe pelvien vers l'orifice vulvaire chez la femme. Concrètement, un ou plusieurs organes — la vessie, l'utérus ou le rectum — glissent vers le bas en raison d'un affaiblissement du plancher pelvien. Ce phénomène est fréquent, souvent méconnu et pourtant très impactant sur la qualité de vie.
En tant qu'ostéopathe spécialisée à Rabat, j'accompagne régulièrement des femmes confrontées à ce trouble. L'ostéopathie ne corrige pas mécaniquement un prolapsus. En revanche, elle joue un rôle précieux dans la prévention, l'accompagnement conservateur et la récupération post-opératoire.
Les trois types de prolapsus
On distingue trois types de prolapsus génitaux selon l'organe concerné. Chacun présente des symptômes spécifiques.
La cystocèle : descente de la vessie
La cystocèle est le prolapsus le plus fréquent. C'est la vessie qui descend vers l'orifice vulvaire. Elle s'accompagne souvent de difficultés à uriner : jet faible, sensation de ne pas vider complètement la vessie. Elle est également fréquemment associée à une incontinence urinaire d'effort.
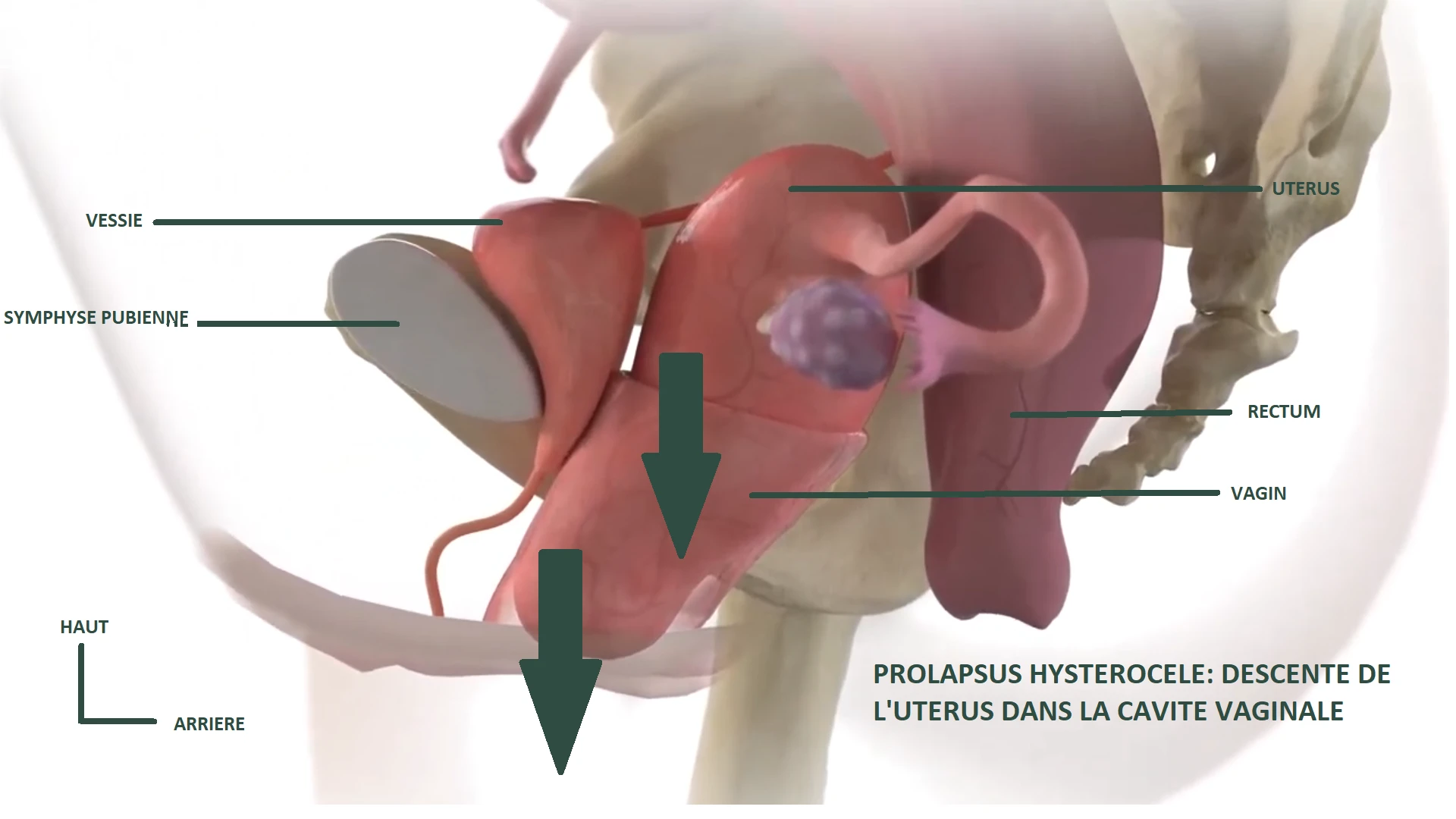
L'hystérocèle : descente du vagin et de l'utérus
L'hystérocèle correspond à la descente du vagin et de l'utérus. C'est le type de prolapsus le plus visible. La femme ressent une boule palpable au niveau de la vulve et une sensation persistante de pesanteur au périnée.
La rectocèle : descente du rectum
La rectocèle touche le rectum. Elle provoque un inconfort pelvien postérieur et peut entraîner des difficultés à la défécation. Elle est souvent associée à des troubles du transit ou à une sensation d'évacuation incomplète.
Les trois grades du prolapsus
Le prolapsus évolue en trois stades progressifs. Ces grades permettent d'orienter le choix thérapeutique.
Grade 1 : prolapsus discret
Au grade 1, le prolapsus n'atteint pas l'orifice vulvaire. Il reste interne. Les symptômes sont souvent légers ou absents. C'est pourtant le stade idéal pour agir de façon préventive.
Grade 2 : prolapsus modéré
Au grade 2, l'organe pelvien atteint l'orifice vulvaire sans le dépasser. Les symptômes deviennent plus gênants. La rééducation et le pessaire constituent les traitements de premier choix à ce stade.
Grade 3 : prolapsus extériorisé
Au grade 3, le prolapsus est extériorisé. L'organe dépasse de l'orifice vulvaire. C'est le stade le plus avancé. Une intervention chirurgicale est souvent nécessaire.
Les symptômes du prolapsus
Les signes d'un prolapsus varient selon le type et le grade. Voici les manifestations les plus fréquentes :
- Une sensation de boule ou de masse au niveau de la vulve
- Une pesanteur ou lourdeur au périnée, aggravée en fin de journée
- Des difficultés à uriner (jet faible, vidange incomplète)
- Une incontinence urinaire d'effort associée
- Un inconfort ou des douleurs pelviennes
- Des troubles de la défécation dans le cas d'une rectocèle
Ces symptômes s'aggravent souvent en position debout, après un effort ou en fin de journée. Ils s'atténuent au repos allongé. Si vous reconnaissez ces signes, consultez rapidement. Plus la prise en charge est précoce, plus les options conservatrices sont efficaces.
Les causes du prolapsus
Le prolapsus résulte d'un affaiblissement progressif des ligaments et des fascias qui soutiennent les organes pelviens. Plusieurs facteurs favorisent son apparition :
- L'accouchement par voie basse, surtout si difficile ou instrumental
- Les grossesses multiples (multiparité)
- La ménopause et la chute des œstrogènes
- Le surpoids et l'obésité
- Les efforts abdominaux chroniques (toux, constipation, port de charges)
- La pratique sportive intensive à fort impact
- Le vieillissement naturel des tissus
Les options thérapeutiques
La rééducation abdomino-périnéale
La rééducation périnéale est le traitement conservateur de première intention. Elle renforce les muscles du plancher pelvien et améliore leur coordination. Elle est recommandée dès le grade 1, mais reste très utile au grade 2. Son efficacité est renforcée lorsqu'elle s'inscrit dans une approche globale associant ostéopathie et gymnastique posturale.
La gymnastique hypopressive — qui travaille sur la prise de conscience de la mobilité du bassin et la correction posturale — est particulièrement indiquée. Elle agit sur l'hypertonie abdominale et sur l'ensemble du tronc, sans augmenter la pression abdominale.
Le pessaire
Le pessaire est un dispositif médical inséré dans le vagin. Il soutient mécaniquement les organes pelviens. C'est une option thérapeutique efficace et réversible pour les grades 1 et 2. Il est particulièrement adapté aux femmes qui ne souhaitent pas ou ne peuvent pas être opérées.
En ostéopathie, j'accompagne les femmes porteuses d'un pessaire. Je travaille sur les tensions compensatoires du rachis et du bassin liées au port du dispositif, pour en optimiser le confort et l'efficacité.
La chirurgie
Lorsque le prolapsus atteint un stade trop avancé, la chirurgie devient nécessaire. Elle consiste à placer des bandelettes synthétiques pour remplacer les structures de soutien défaillantes. Deux voies d'abord sont possibles :
- La voie abdominale par cœlioscopie (pronto-fixation)
- La voie vaginale, moins invasive
Le choix dépend du type de prolapsus, du grade, de l'état général et des préférences de la patiente.
Le rôle de l'ostéopathie dans la prise en charge du prolapsus
L'ostéopathie intervient à plusieurs stades de la prise en charge du prolapsus. Elle ne remplace ni la rééducation périnéale ni la chirurgie. En revanche, elle les complète efficacement.
Voici concrètement ce que j'évalue et traite lors d'une consultation à Rabat :
- La mobilité du bassin, du sacrum et des articulations sacro-iliaques
- Les tensions du rachis lombaire qui aggravent la descente d'organe
- Les restrictions du diaphragme respiratoire et leur impact sur la pression abdominale
- Les cicatrices abdominales (césarienne, épisiotomie) qui tirent sur les fascias pelviens
- La posture globale et son influence sur l'équilibre du plancher pelvien
Par ailleurs, la kinésithérapie préopératoire est indispensable avant une intervention chirurgicale. Elle prépare les formations musculaires et fibreuses à une meilleure réparation post-opératoire. L'ostéopathie s'intègre naturellement dans ce parcours pré et post-opératoire.
Questions fréquentes sur le prolapsus
Le prolapsus est-il irréversible ?
Non, pas nécessairement. Aux grades 1 et 2, la rééducation périnéale et le pessaire permettent souvent de stabiliser voire d'améliorer le prolapsus. La chirurgie est réservée aux cas les plus avancés ou résistants au traitement conservateur.
Peut-on faire du sport avec un prolapsus ?
Oui, mais avec précaution. Certaines activités à fort impact — course à pied, sauts, sports de contact — aggravent le prolapsus. En revanche, la natation, le yoga, la marche et la gymnastique hypopressive sont bien tolérés et recommandés. Consultez avant de reprendre une activité sportive.
Le prolapsus revient-il après la chirurgie ?
Une récidive est possible. C'est pourquoi la rééducation post-opératoire et le suivi ostéopathique sont essentiels. Ils maintiennent les résultats de l'intervention sur le long terme.
Quand consulter en ostéopathie pour un prolapsus ?
Dès l'apparition des premiers symptômes — pesanteur, boule vulvaire, fuites urinaires — une consultation permet d'évaluer la situation et d'orienter vers les soins adaptés. Plus tôt vous consultez, plus les options conservatrices sont efficaces.
L'ostéopathie peut-elle prévenir le prolapsus ?
Oui. Un suivi ostéopathique pendant la grossesse et en post-partum permet de rééquilibrer le bassin et de préparer le périnée. Cela réduit significativement le risque de prolapsus à long terme.
Vous présentez des signes de prolapsus ou souhaitez le prévenir ? Prenez rendez-vous avec Selma Outarahout Ostéopathe à Rabat pour une évaluation personnalisée.